Netzwerkanalyse NGW
Übersicht
Im Rahmen einer Netzwerkanalyse wurde der Vernetzungsgrad der Mitglieder des Netzwerks Gesundheitsökonomie Winterthur analysiert. Dabei wurden alle Mitglieder nach bestehenden Kooperationen innerhalb des Netzwerks befragt. Die Ergebnisse wurden in einem Beziehungsdiagramm visualisiert und zeigen, dass die meisten Projekte innerhalb des Netzwerks stattfinden. Spitäler nehmen dabei eine zentrale Rolle ein.
Vorgehen
Die Fallstudie wurde anhand des Netzwerks Gesundheitsökonomie Winterthur (NGW) durchgeführt. Das NGW eignet sich deshalb, weil seine Mitglieder von Hausarztnetzwerken über Krankenhäuser bis hin zu internationalen Pharmaunternehmen reichen und so ein Grossteil aller Akteure der Health-Value-Chain abgedeckt wird.
Die theoretischen Grundlagen für die Untersuchung bilden das Konzept der Health-Value-Chain und das 4K-Modell (siehe auch die Expertenstudie Health-Value-Chain). Das Konzept der Health-Value-Chain versteht aufeinanderfolgende Wertschöpfungsprozesse der einzelnen Akteure im Schweizer Gesundheitswesen als eine ineinandergreifende Wertschöpfungskette. Die Health-Value-Chain wird dabei in folgende 5 Hauptleistungsbereiche eingeteilt:
- Kostenträger: staatliche Institutionen; Bürger in ihrer Rolle als Patienten, Arbeitnehmer; Unternehmen in ihrer Rolle als Arbeitgeber
- Fiskalische Intermediäre: Sozialversicherungen (Krankenversicherung, Rentenversicherungen)
- Leistungserbringer: Spitäler; Ärzte; Apotheken und Verbände der Leistungserbringer
- Zwischenhandel: Vertrieb von Produkten und Leistungen der Hersteller
- Hersteller: Pharmaunternehmen; Hersteller von Medizinprodukten
Gemäss der Health-Value-Chain-Logik stellen die Schnittstellen zwischen den einzelnen Akteuren potentielle Bruchstellen dar, welche es im Sinne einer reibungslos verlaufenden Wertschöpfung zu vermeiden gilt. Eine effiziente Steuerung der Wertschöpfung über alle Versorgungsstufen hinweg führt zu positiven monetären Auswirkungen und kann darüber hinaus auch positive Effekte auf die Patientensicherheit erzielen.
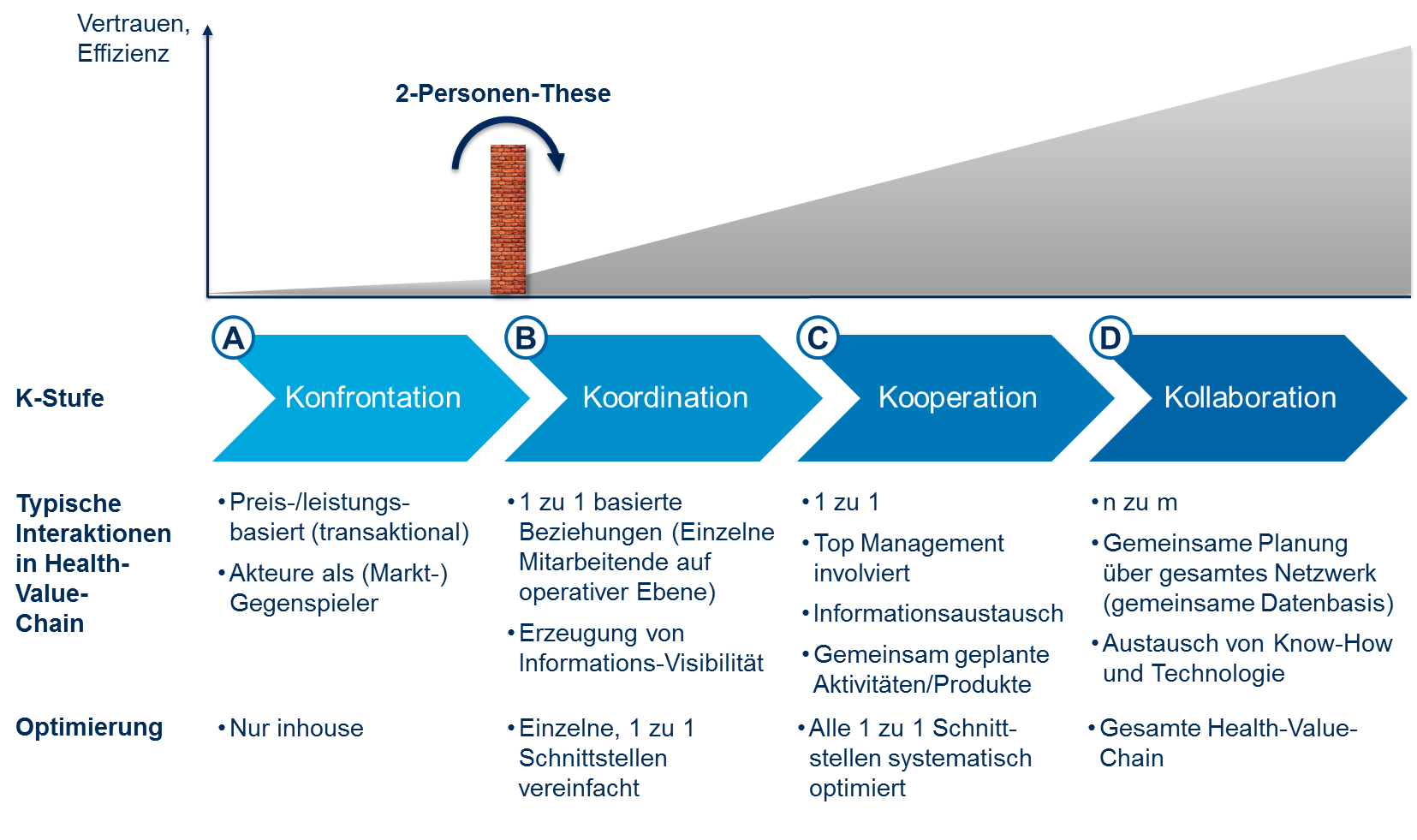
Aus der Analyse der Zusammenarbeit wurde zur Bestimmung des Reifegrads der Vernetzung das 4K-Modell erstellt. Akteure des Gesundheitswesen durchlaufen idealtypisch vier Phasen auf dem Weg zu einer integrierten Zusammenarbeit. Die vier K-Stufen heissen Konfrontation (A), Koordination (B), Kooperation (C) und Kollaboration (D). Die einzelnen Stufen werden in der nachstehenden Abbildung genauer erklärt. Es ist zu beobachten, dass fehlendes Vertrauen häufig der Grund für eine fehlende Zusammenarbeit darstellt. Es ist deshalb umso wichtiger, dass die „Misstrauensmauer“ überwunden wird, um zu den Stufen der Zusammenarbeit gelangen zu können.
Ergebnisse
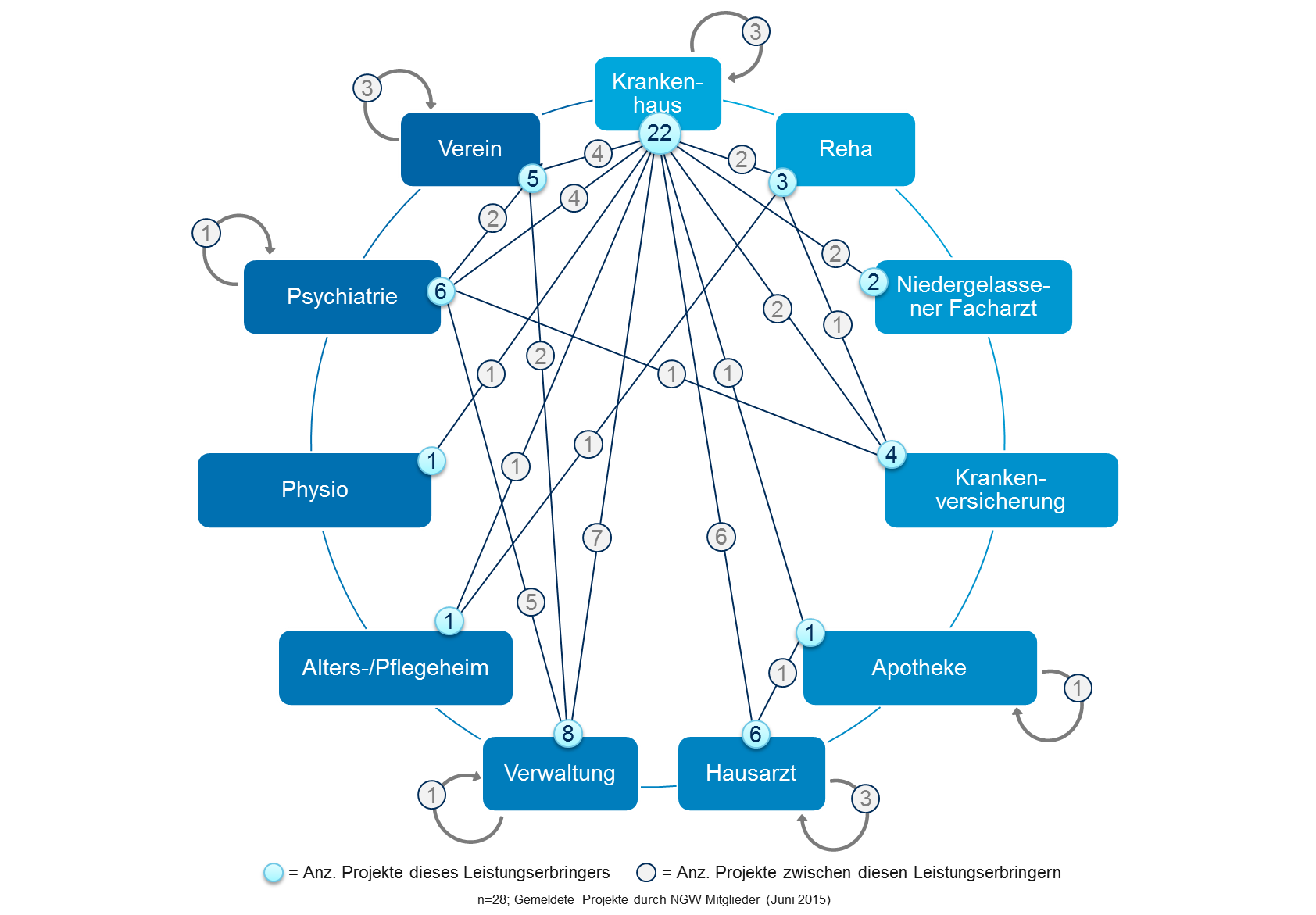
In einer Befragung wurden alle Mitglieder des NGW nach bestehenden Kooperationen befragt. Die Befragten wurden gebeten alle ihnen bekannten Projekte anzugeben, welche im weiteren Sinne im Kontext der integrierten Versorgung stehen, unabhängig davon, ob die eigene Organisation involviert war oder nicht. Insgesamt wurden im Rahmen dieser Befragung 28 Projekte genannt. Die Ergebnisse wurden im folgenden Beziehungsdiagramm visualisiert.
Die hellblau hinterlegten Zahlen bezeichnen die Anzahl an Projekten der jeweiligen Leistungserbringer, während die grau hinterlegten Zahlen die Anzahl an Projekten zwischen den Leistungserbringern beziffern. Die Schleifen stehen für Projekte, bei welchen mehrere Akteure der gleichen Stufe der Health-Value-Chain involviert waren. Die Anzahl der Projekte fiel insgesamt überraschend hoch aus. Dies zeigt, dass in der Gesundheitsregion Winterthur zahlreiche Initiativen laufen.
Die Projekte wurden zudem in das 4K-Modell eingeordnet. Es zeigt sich, dass der Grossteil der Projekte sich auf der Stufe B „Koordination“ befindet. Vereinzelt konnten Projekte auf der Stufe C „Kooperation“ festgestellt werden. Es befinden sich allerdings keine Projekte auf der Stufe D „Kollaboration“. Eine weitere wichtige Erkenntnis ist, dass vor allem die Krankenhäuser als Dreh- und Angelpunkt für zahlreiche Initiativen eine zentrale Rolle einnehmen.
Publikation
Für detailliertere Informationen steht Ihnen hier die vollständige Publikation als Download zur Verfügung.
Expertenstudie Health Value Chain
Übersicht
Krankenversicherungen und Spitäler nehmen im Schweizer Gesundheitswesen zweifellos eine zentrale Rolle ein. Umso wichtiger ist es, dass die Schnittstellen zwischen diesen beiden Akteuren reibungslos und effizient funktionieren, um die Kosten und Aufwände möglichst gering halten zu können. In dieser Studie wurden die Bedeutung, der Status quo und das Potenzial solcher Schnittstellen mittels Experteninterviews und Mitarbeiterbefragungen untersucht. Die Ergebnisse zeigen, dass grosses Optimierungspotenzial vorhanden ist und dass beide Partner auch die Bereitschaft besitzen, dieses aktiv zu heben.
Vorgehen
Zentraler Ansatz dieser Studie ist es, die Akteure des Gesundheitswesens als Glieder einer Health-Value-Chain zu betrachten. Die Voraussetzungen, um zu einem Glied in der Health-Value-Chain werden zu können, lassen sich anhand der Dimensionen „Können“, „Wollen“ und „Dürfen“ aus dem KWD-Modell beurteilen. Mit diesem Modell kann die Bereitschaft der Akteure zu einer Health-Value-Chain untersucht werden.
Mit dem 4K-Modell wurden zudem die Stufen der Integration in eine Health-Value-Chain untersucht. Das Modell unterscheidet die vier Stufen von Zusammenarbeit „Konfrontation“, „Koordination“, „Kooperation“ und „Kollaboration“, wobei die letztgenannte Stufe die bestmögliche Form einer engeren Zusammenarbeit beschreibt.
Auf Basis dieser Modelle konnten die Ergebnisse aus den Experteninterviews und Mitarbeiterbefragungen ausgewertet werden. Folgende Studienerkenntnisse, betreffend Bedeutung, Status quo und Potenzial der Schnittstellen, konnten gewonnen werden.
Ergebnisse
Grundsätzlich zeigte die Studie, dass sowohl Krankenversicherungen, wie auch Spitäler den Schnittstellen eine hohe Bedeutung zuschreiben. Für die Krankenversicherungen haben die Schnittstellen mit den Spitälern vor allem eine strategisch wichtige Bedeutung. Spitäler schätzen die Schnittstellen vor allem aufgrund gesetzlicher Pflichten als wichtig ein. Speziell operative Schnittstellen verursachen auf beiden Seiten hohe Kosten und Aufwände, weshalb diese zusätzlich an Bedeutung gewinnen.
Der Status quo und die Qualität der Zusammenarbeit wird insgesamt als gut eingeschätzt. Dabei schätzen die Krankenversicherungen die aktuelle Situation noch besser bis teilweise sehr viel besser ein als die Spitäler. Dagegen wird von beiden Akteuren der Aspekt „Gegenseitiges Verständnis der Prozesse“ am schlechtesten bewertet. Auf das KWD-Modell übertragen, ergeben sich folgende Erkenntnisse für den Status quo: Die Dimension „Wollen“ ist bereits gut ausgeprägt, das „Dürfen“ ist ausbaufähig und das „Können“ sogar noch stark ausbaufähig.
Das Potenzial einer verbesserten Zusammenarbeit an den Schnittstellen erkennen sowohl die Krankenversicherungen, wie auch die Spitäler. Nicht zuletzt deshalb streben beide Akteure eine entsprechende Kooperation an. Hohes Potenzial bieten vor allem die operativen Schnittstellen aufgrund der hohen Kosten und Aufwände, welche sie verursachen. Weiter wird im Bereich des elektronischen Datenaustauschs ein grossen Potenzial für eine bessere Zusammenarbeit gesehen, um ineffiziente Prozessschritte und Redundanzen zu vermeiden.
Aus den gewonnenen Studienerkenntnissen wurden in einem letzten Schritt verschiedene Handlungsempfehlungen abgeleitet. Diese finden Sie in der Publikation, welche Ihnen zu diesem Thema als Download zur Verfügung steht.
Publikation
Für detailliertere Informationen steht Ihnen hier die vollständige Publikation als Download zur Verfügung:
Angerer, A., Liberatore, F., Muschick, I., Mussak, P., Ruhse, C., Schmidt, R., Zeier, A. (2016). Verbindung zweier Welten: Die Schnittstelle zwischen Spital und Krankenversicherer (p. 32). Zürich: Zürcher Hochschule für Angewandte Wissenschaften und Synpulse Schweiz AG.
Übergangsbetreuung
Übersicht
Jährlich werden in der Gesundheitsregion Winterthur etwa 26‘600 Patienten aus den Akutspitälern des Kantonsspitals Winterthur und der Klinik Lindberg entlassen. Einige Patienten brauchen im Anschluss an die abgeschlossene akutstationäre Behandlung eine vorübergehende pflegerische Betreuung (Übergangsbetreuung) bevor sie wieder ihren gewohnten Aktivitäten des täglichen Lebens (ATL) nachgehen können. Die Herausforderung für die beteiligten Institutionen besteht darin, den Patientenprozess an den Schnittstellen optimal zu gestalten, so dass keine unnötigen Verzögerungen entstehen und die Patienten ihre situationsgemässe Behandlung erhalten. Aufgrund von gesetzlichen Änderungen (Neuordnung der Pflegefinanzierung, Zürcher Pflegegesetz, Spitalplanungs- und Finanzierungsgesetz) auf Bundes- und Kantonsebene, welche Einfluss auf diese Übergangsbetreuung haben, hat das Netzwerk Gesundheitsökonomie Winterthur dem Winterthurer Institut für Gesundheitsökonomie einen Auftrag mit nachfolgenden Zielen erteilt.
- Erfassung der Ist-Situation in der Gesundheitsregion Winterthur bezüglich Finanzierung, Bedarf, Angebot, Vernetzung, Prozesse zum Thema Übergangsbetreuung.
- Erfassung der bestehenden Ressourcen zur Versorgung des zukünftigen Bedarfes an Übergansbetreuung respektive Akut- und Übergangspflege (AÜP).
Vorgehen
Eine Recherche auf Internetseiten und in öffentlich zugänglichen Unterlagen erlaubte einen Überblick über Gesetze, Interpretationen und erste Umsetzungsmassnahmen. Die daraus abgeleiteten Erkenntnisse über zeitliche Zusammenhänge und Begrifflichkeiten wurden für die nachfolgenden Interviews jeweils als Diskussionsgrundlage genutzt. Zusätzlich wurden 9 semi-strukturierte Interviews mit Vertretern der verschiedenen Anspruchsgruppen durchgeführt. Beteiligt waren potenzielle Zuweiser für Übergangsbetreuung (Spital, Rehabilitation, Psychiatrie, Hausärzte), festgelegte Leistungserbringer für Übergangsbetreuung (Spitex, Pflegeheim) und Krankenversicherer. Dabei wurden folgende Themenbereiche diskutiert:
- Angebot an Übergangsbetreuung
- Nachfrage nach Übergangsbetreuung
- Stand der Vorbereitung auf gesetzliche Veränderungen (Akut- und Übergangspflege)
- Aufdecken von Lücken in der Versorgung
- Vorschläge zur Ausgestaltung der Angebote von Übergangsbetreuung.
Zusätzlich wurden punktuell zu ungeklärten Fragestellungen telefonisch Gespräche mit Experten aus dem Gesundheitswesen geführt.
Ergebnisse
Gestützt auf die vorliegenden Daten kam das Projektteam zum Schluss, dass genügend Ressourcen zur Bewältigung der aktuellen AÜP- und ÜB-Fälle in der Gesundheitsregion Winterthur zur Verfügung stehen sollten. Bei einem Bedarfsanstieg können flexibel weitere Ressourcen wie bestehende Temporärbetten oder Langzeitplätze genutzt werden. Die Leistungserbringer und Zuweiser scheinen durch den Informationsaustausch in den Interviews vermehrt für dieses Thema sensibilisiert worden zu sein. Die Idee einer AÜP als solche wird positiv aufgenommen. Allerdings wird Kritik bei der Umsetzung geäussert (z.B. Beschränkung auf 2 Wochen).